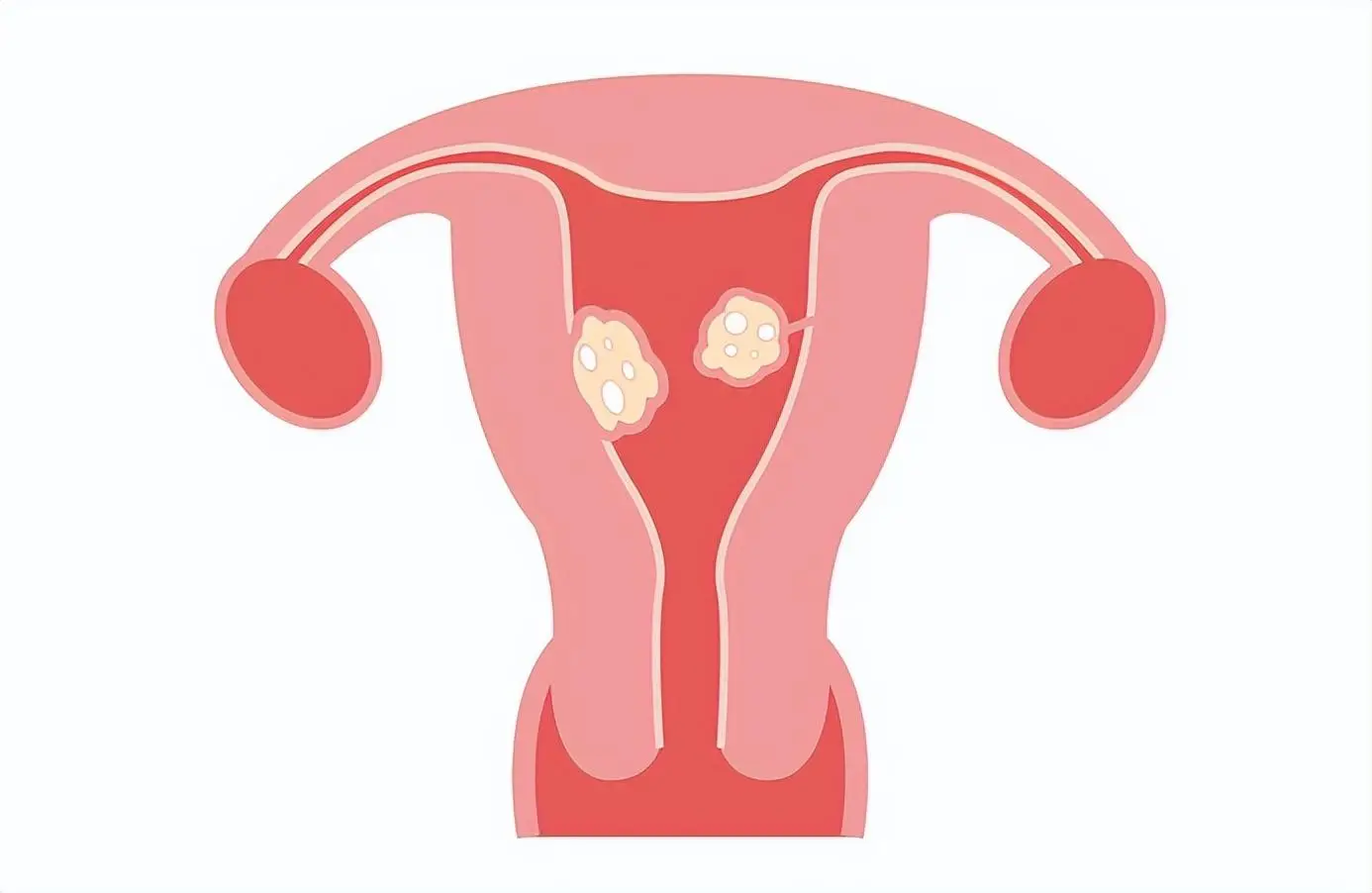
Myómy maternice sú častou príčinou menorágie a anémie a ich výskyt je extrémne vysoký, približne u 70 % až 80 % žien sa počas života vyvinú myómy maternice, z ktorých 50 % vykazuje príznaky. V súčasnosti je hysterektómia najčastejšie používanou liečbou a považuje sa za radikálnu liečbu myómov, ale hysterektómia so sebou nesie nielen perioperačné riziká, ale aj zvýšené dlhodobé riziko kardiovaskulárnych ochorení, úzkosti, depresie a úmrtia. Naproti tomu možnosti liečby, ako je embolizácia maternicovej artérie, lokálna ablácia a perorálne antagonisty GnRH, sú bezpečnejšie, ale nie sú plne využívané.
Zhrnutie prípadu
33-ročná černoška, ktorá nikdy nebola tehotná, sa dostavila k svojmu všeobecnému lekárovi so silnou menštruáciou a plynatosťou v bruchu. Trpí anémiou z nedostatku železa. Testy na talasémiu a kosáčikovitú anémiu boli negatívne. Pacientka nemala krv v stolici a v rodinnej anamnéze sa nevyskytla rakovina hrubého čreva ani zápalové ochorenie čriev. Uvádzala pravidelnú menštruáciu raz mesačne, každú menštruáciu v trvaní 8 dní, a dlhodobo bez zmien. Počas troch najproduktívnejších dní každého menštruačného cyklu potrebuje používať 8 až 9 tampónov denne a občas má menštruačné krvácanie. Študuje doktorandské štúdium a plánuje otehotnieť do dvoch rokov. Ultrazvuk ukázal zväčšenú maternicu s viacerými myómami a normálnymi vaječníkmi. Ako budete pacientku liečiť?
Výskyt ochorení spojených s maternicovými myómami je umocnený nízkou mierou detekcie ochorenia a skutočnosťou, že jeho príznaky sa pripisujú iným stavom, ako sú tráviace poruchy alebo poruchy krvného systému. Hanba spojená s diskusiou o menštruácii spôsobuje, že mnoho ľudí s dlhou alebo silnou menštruáciou nevie, že ich stav je abnormálny. Ľudia s príznakmi často nie sú diagnostikovaní včas. Tretine pacientok trvá päť rokov, kým sa diagnostikuje, a niektorým viac ako osem rokov. Oneskorená diagnóza môže nepriaznivo ovplyvniť plodnosť, kvalitu života a finančnú pohodu a v kvalitatívnej štúdii 95 percent pacientok so symptomatickými myómami hlásilo psychologické následky vrátane depresie, obáv, hnevu a problémov s vnímaním vlastného tela. Stigma a hanba spojené s menštruáciou bránia diskusii, výskumu, obhajobe a inováciám v tejto oblasti. Spomedzi pacientok, u ktorých boli myómy diagnostikované ultrazvukom, 50 % až 72 % predtým nevedelo, že majú myómy, čo naznačuje, že ultrazvuk by sa mohol širšie používať pri hodnotení tohto bežného ochorenia.
Výskyt maternicových myómov sa zvyšuje s vekom až do menopauzy a je vyšší u černochov ako u belochov. V porovnaní s inými ľuďmi ako černosi vyvíjajú černosi maternicové myómy v mladšom veku, majú vyššie kumulatívne riziko vzniku symptómov a celkovú chorobnosť vyššiu. V porovnaní s belochmi sú černosi chorľavejší a s väčšou pravdepodobnosťou podstúpia hysterektómiu a myomektómiu. Okrem toho sa černosi s väčšou pravdepodobnosťou ako belosi rozhodli pre neinvazívnu liečbu a vyhýbali sa chirurgickým zákrokom, aby sa vyhli možnosti podstúpiť hysterektómiu.
Myómy maternice možno diagnostikovať priamo pomocou ultrazvuku panvy, ale určiť, koho vyšetriť, nie je jednoduché a v súčasnosti sa skríning zvyčajne vykonáva po tom, ako sú myómy pacientky veľké alebo sa objavia príznaky. Príznaky spojené s myómami maternice sa môžu prekrývať s príznakmi porúch ovulácie, adenomyopatie, sekundárnej dysmenorey a tráviacich porúch.
Keďže sarkómy aj myómy sa prejavujú ako myometrické masy a často sú sprevádzané abnormálnym krvácaním z maternice, existujú obavy, že sarkómy maternice môžu byť prehliadnuté napriek ich relatívnej zriedkavosti (1 zo 770 až 10 000 návštev z dôvodu abnormálneho krvácania z maternice). Obavy z nediagnostikovaného leiomyosarkómu viedli k zvýšeniu miery hysterektómie a zníženiu používania minimálne invazívnych postupov, čím sa pacientky zbytočne vystavujú riziku komplikácií v dôsledku zlej prognózy sarkómov maternice, ktoré sa rozšírili mimo maternice.
Diagnóza a hodnotenie
Z rôznych zobrazovacích metód používaných na diagnostiku maternicových myómov je panvový ultrazvuk najnákladovo efektívnejšou metódou, pretože poskytuje informácie o objeme, umiestnení a počte maternicových myómov a dokáže vylúčiť adnexálne masy. Ambulantný panvový ultrazvuk sa môže použiť aj na vyhodnotenie abnormálneho krvácania z maternice, hmatateľnej panvovej masy počas vyšetrenia a symptómov spojených so zväčšením maternice vrátane panvového tlaku a brušných plynov. Ak objem maternice presiahne 375 ml alebo počet myómov presiahne 4 (čo je bežné), rozlíšenie ultrazvuku je obmedzené. Magnetická rezonancia je veľmi užitočná pri podozrení na sarkóm maternice a pri plánovaní alternatívy k hysterektómii, pričom presné informácie o objeme maternice, zobrazovacích znakoch a umiestnení sú dôležité pre výsledky liečby (obrázok 1). Ak existuje podozrenie na submukózne myómy alebo iné endometriálne lézie, môže byť užitočný ultrazvuk s perfúziou fyziologickým roztokom alebo hysteroskopia. Počítačová tomografia nie je užitočná na diagnostiku maternicových myómov kvôli svojej slabej jasnosti a vizualizácii roviny tkaniva.
V roku 2011 Medzinárodná federácia pôrodníctva a gynekológie publikovala klasifikačný systém pre maternicové myómy s cieľom lepšie opísať umiestnenie myómov vo vzťahu k dutine maternice a povrchu seróznej membrány, a nie staré pojmy submukózne, intramurálne a subserózne membrány, čím sa umožní jasnejšia komunikácia a plánovanie liečby (doplnková tabuľka S3, dostupná spolu s plným textom tohto článku na NEJM.org). Klasifikačný systém je typu 0 až 8, pričom menšie číslo označuje, že myóm je bližšie k endometriu. Zmiešané maternicové myómy sú reprezentované dvoma číslami oddelenými pomlčkami. Prvé číslo označuje vzťah medzi myómom a endometriom a druhé číslo označuje vzťah medzi myómom a seróznou membránou. Tento klasifikačný systém pre maternicové myómy pomáha lekárom zamerať sa na ďalšiu diagnostiku a liečbu a zlepšuje komunikáciu.
Liečba
Vo väčšine režimov liečby menorágie spojenej s myómami je prvým krokom kontrola menorágie pomocou antikoncepčných hormónov. Na zníženie menorágie sa môžu použiť aj nesteroidné protizápalové lieky a kyselina tranatemocyklická používané počas menštruácie, ale existuje viac dôkazov o účinnosti týchto liekov pri idiopatickej menorágii a klinické štúdie s týmto ochorením zvyčajne vylučujú pacientky s obrovskými alebo submukóznymi myómami. Dlhodobo pôsobiace agonisty gonadotropín uvoľňujúceho hormónu (GnRH) boli schválené na predoperačnú krátkodobú liečbu maternicových myómov, ktoré môžu u takmer 90 % pacientok spôsobiť amenoreu a znížiť objem maternice o 30 % až 60 %. Tieto lieky sú však spojené s vyšším výskytom hypogonadálnych symptómov vrátane úbytku kostnej hmoty a návalov horúčavy. U väčšiny pacientok tiež spôsobujú „steroidné vzplanutia“, pri ktorých sa uvoľňujú uložené gonadotropíny v tele a neskôr, keď hladiny estrogénu rýchlo klesajú, spôsobujú silnú menštruáciu.
Použitie perorálnej kombinovanej terapie s antagonistami GnRH na liečbu maternicových myómov je významným pokrokom. Lieky schválené v Spojených štátoch kombinujú perorálne antagonisty GnRH (elagolix alebo relugolix) v kombinovanej tablete alebo kapsule s estradiolom a progesterónom, ktoré rýchlo inhibujú produkciu steroidov vo vaječníkoch (a nespôsobujú spúšťanie steroidov), a dávky estradiolu a progesterónu, vďaka ktorým sú systémové hladiny porovnateľné s hladinami vo včasných folikuloch. Jeden liek, ktorý je už schválený v Európskej únii (linzagolix), má dve dávky: dávku, ktorá čiastočne inhibuje funkciu hypotalamu, a dávku, ktorá úplne inhibuje funkciu hypotalamu, čo je podobné schváleným dávkam elagolixu a relugolixu. Každý liek je dostupný v príprave s estrogénom a progesterónom alebo bez nich. Pre pacientky, ktoré nechcú používať exogénne gonádové steroidy, môže nízka dávka linzagolixu bez pridania gonádových steroidov (estrogén a progesterón) dosiahnuť rovnaký účinok ako vysoká dávka kombinovanej formulácie obsahujúcej exogénne hormóny. Kombinovaná terapia alebo terapia, ktorá čiastočne inhibuje funkciu hypotalamu, môže zmierniť príznaky s účinkami porovnateľnými s monoterapiou plnou dávkou antagonistu GnRH, ale s menším počtom vedľajších účinkov. Jednou z výhod monoterapie vysokými dávkami je, že dokáže účinnejšie zmenšiť veľkosť maternice, čo je podobné účinku agonistov GnRH, ale s väčším počtom hypogonadálnych symptómov.
Údaje z klinických štúdií ukazujú, že perorálna kombinácia antagonistov GnRH je účinná pri znižovaní menorágie (zníženie o 50 % až 75 %), bolesti (zníženie o 40 % až 50 %) a symptómov spojených so zväčšením maternice, pričom mierne znižuje objem maternice (približne 10 % zníženie objemu maternice) s menším počtom vedľajších účinkov (<20 % účastníčok malo návaly horúčavy, bolesti hlavy a nevoľnosť). Účinnosť perorálnej kombinovanej terapie antagonistami GnRH bola nezávislá od rozsahu myomatózy (veľkosť, počet alebo umiestnenie myómov), prítomnosti adenomyózy alebo iných faktorov obmedzujúcich chirurgickú liečbu. Perorálna kombinácia antagonistov GnRH je v súčasnosti schválená na 24 mesiacov v Spojených štátoch a na neobmedzené používanie v Európskej únii. Nepreukázalo sa však, že by tieto lieky mali antikoncepčný účinok, čo obmedzuje dlhodobé užívanie u mnohých ľudí. Klinické štúdie hodnotiace antikoncepčné účinky kombinovanej terapie relugolixom stále prebiehajú (registračné číslo NCT04756037 na ClinicalTrials.gov).
V mnohých krajinách sú selektívne modulátory progesterónových receptorov súčasťou liečby. Obavy zo zriedkavej, ale závažnej toxicity pečene však obmedzili akceptáciu a dostupnosť takýchto liekov. V Spojených štátoch neboli schválené žiadne selektívne modulátory progesterónových receptorov na liečbu maternicových myómov.
Hysterektómia
Hoci sa hysterektómia historicky považovala za radikálnu liečbu maternicových myómov, nové údaje o výsledkoch vhodných alternatívnych terapií naznačujú, že tieto terapie môžu byť v mnohých ohľadoch podobné hysterektómii v kontrolovanom časovom období. Medzi nevýhody hysterektómie v porovnaní s inými alternatívnymi terapiami patria perioperačné riziká a salpingektómia (ak je súčasťou zákroku). Pred prelomom storočí bolo odstránenie oboch vaječníkov spolu s hysterektómiou bežným zákrokom a rozsiahle kohortové štúdie začiatkom 21. storočia ukázali, že odstránenie oboch vaječníkov bolo spojené so zvýšeným rizikom úmrtia, kardiovaskulárnych ochorení, demencie a iných ochorení v porovnaní s hysterektómiou a ponechaním vaječníkov. Odvtedy sa chirurgická miera salpingektómie znížila, zatiaľ čo chirurgická miera hysterektómie nie.
Viaceré štúdie ukázali, že aj keď sú zachované oba vaječníky, riziko kardiovaskulárnych ochorení, úzkosti, depresie a úmrtia po hysterektómii je výrazne zvýšené. Pacientky vo veku ≤ 35 rokov v čase hysterektómie sú vystavené najväčšiemu riziku. U týchto pacientok bolo riziko ischemickej choroby srdca (po úprave o mätúce faktory) a kongestívneho srdcového zlyhania 2,5-krát vyššie u žien, ktoré podstúpili hysterektómiu, a 4,6-krát vyššie u žien, ktoré nepodstúpili hysterektómiu, počas mediánu sledovania 22 rokov. Ženy, ktoré podstúpili hysterektómiu pred dosiahnutím veku 40 rokov a ponechali si vaječníky, mali o 8 až 29 percent vyššiu pravdepodobnosť úmrtia ako ženy, ktoré nepodstúpili hysterektómiu. Pacientky, ktoré podstúpili hysterektómiu, však mali viac komorbidít, ako je obezita, hyperlipidémia alebo chirurgický zákrok v anamnéze, ako ženy, ktoré nepodstúpili hysterektómiu, a keďže tieto štúdie boli observačné, príčinu a následok nebolo možné potvrdiť. Hoci štúdie kontrolovali tieto inherentné riziká, stále môžu existovať nemerané mätúce faktory. Tieto riziká by sa mali vysvetliť pacientkam, ktoré zvažujú hysterektómiu, pretože mnohé pacientky s maternicovými myómami majú menej invazívne alternatívy.
V súčasnosti neexistujú žiadne stratégie primárnej ani sekundárnej prevencie myómov maternice. Epidemiologické štúdie zistili rôzne faktory spojené so zníženým rizikom myómov maternice, vrátane: konzumácie väčšieho množstva ovocia a zeleniny a menšieho množstva červeného mäsa; pravidelného cvičenia; kontroly hmotnosti; normálnej hladiny vitamínu D; úspešného pôrodu živého dieťaťa; používania perorálnej antikoncepcie; a dlhodobo pôsobiacich progesterónových prípravkov. Na zistenie, či úprava týchto faktorov môže znížiť riziko, sú potrebné randomizované kontrolované štúdie. Štúdia nakoniec naznačuje, že stres a rasizmus môžu zohrávať úlohu v zdravotnej nespravodlivosti, ktorá existuje v súvislosti s myómami maternice.
Čas uverejnenia: 9. novembra 2024