Pred sto rokmi bol 24-ročný muž prijatý do nemocnice Massachusetts General Hospital (MGH) s horúčkou, kašľom a ťažkosťami s dýchaním.
Pacient bol tri dni pred prijatím zdravý, potom sa začal cítiť zle, s celkovou únavou, bolesťami hlavy a chrbta. Jeho stav sa v priebehu nasledujúcich dvoch dní zhoršil a väčšinu času trávil v posteli. Jeden deň pred prijatím dostal vysokú horúčku, suchý kašeľ a zimnicu, ktoré pacient opísal ako „krčenie“ a úplnú neschopnosť vstať z postele. Užíval 648 mg aspirínu každé štyri hodiny a pociťoval miernu úľavu od bolestí hlavy a chrbta. V deň prijatia však prišiel do nemocnice po rannom prebudení s dýchavičnosťou sprevádzanou bolesťou na hrudníku v subxiphoidálnej oblasti, ktorá sa zhoršovala hlbokým dýchaním a kašľom.
Pri prijatí bola rektálna teplota 39,5 °C až 40,8 °C, srdcová frekvencia 92 až 145 úderov/min a frekvencia dýchania 28 až 58 úderov/min. Pacient vyzeral nervózne a akútne. Aj keď bol zabalený do viacerých prikrývok, zimnica pretrvávala. Dýchavičnosť sprevádzaná záchvatmi intenzívneho kašľa, čo malo za následok silnú bolesť pod hrudnou kosťou, vykašliavanie ružového, viskózneho, mierne hnisavého hlienu.
Apikálna pulzácia bola hmatateľná v piatom medzirebrovom priestore na ľavej strane hrudnej kosti a pri perkusii sa nepozorovalo žiadne zväčšenie srdca. Auskultácia odhalila zrýchlenú srdcovú frekvenciu, konzistentný srdcový rytmus, počuteľný na srdcovom hrote a mierny systolický šelest. Znížené dýchacie zvuky na pravej strane chrbta od jednej tretiny pod lopatkami, ale neboli počuť žiadne chrapľavé zvuky ani pleurálne frikatívy. Mierne začervenanie a opuch v hrdle, mandle odstránené. Na bruchu je viditeľná jazva po operácii ľavej inguinálnej hernie a v bruchu nie je žiadny opuch ani citlivosť. Suchá koža, vysoká teplota kože. Počet bielych krviniek sa pohyboval medzi 3700 a 14500/ul a neutrofily tvorili 79 %. V hemokultúre sa nepozoroval žiadny bakteriálny rast.
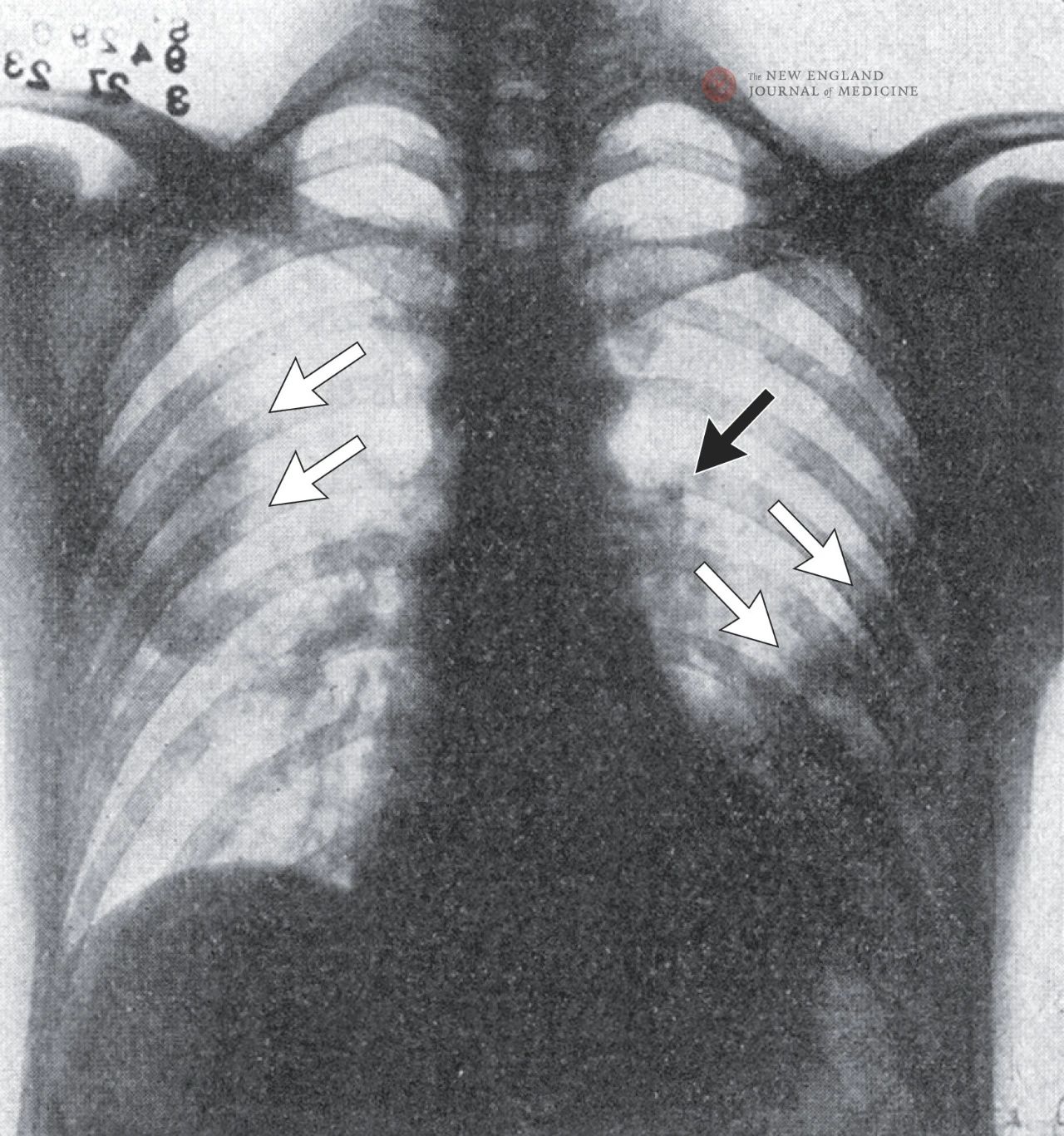
Röntgen hrudníka ukazuje škvrnité tiene na oboch stranách pľúc, najmä v pravom hornom laloku a ľavom dolnom laloku, čo naznačuje zápal pľúc. Zväčšenie ľavého hilu pľúc naznačuje možné zväčšenie lymfatických uzlín, s výnimkou ľavého pleurálneho výpotku.
Na druhý deň hospitalizácie mal pacient dýchavičnosť a pretrvávajúcu bolesť na hrudníku a spútum bolo hnisavé a podliate krvou. Fyzikálne vyšetrenie ukázalo systolický šelest v oblasti pľúcneho hrotu a perkusia v dolnej časti pravej pľúcnej dutiny bola tlmená. Na ľavej dlani a pravom ukazováku sa objavili malé, prekrvené papuly. Lekári opísali stav pacienta ako „pochmúrny“. Na tretí deň sa hnisavé spútum stalo zreteľnejším. Zvýraznila sa tuposť v ľavej dolnej časti chrbta a zhoršil sa taktilný tremor. Na ľavej strane chrbta je možné počuť bronchiálne dýchacie zvuky a niekoľko chrapľavých zvukov v jednej tretine cesty od lopatky. Perkusia na pravej strane chrbta je mierne tlmená, dýchacie zvuky sú vzdialené a občas sú počuteľné chrapľavé zvuky.
Na štvrtý deň sa stav pacienta ešte zhoršil a v tú noc zomrel.
Diagnóza
24-ročný muž bol hospitalizovaný v marci 1923 s akútnou horúčkou, zimnicou, bolesťami svalov, dýchavičnosťou a bolesťou na hrudníku spôsobenou zápalom pohrudnice. Jeho príznaky a symptómy sú veľmi podobné respiračnej vírusovej infekcii, ako je chrípka, s možnou sekundárnou bakteriálnou infekciou. Vzhľadom na to, že tieto príznaky sú veľmi podobné prípadom počas pandémie chrípky v roku 1918, chrípka je pravdepodobne najrozumnejšou diagnózou.
Hoci klinické prejavy a komplikácie modernej chrípky sa veľmi podobajú na tie z pandémie v roku 1918, vedecká komunita v posledných desaťročiach dosiahla dôležité objavy vrátane identifikácie a izolácie vírusov chrípky, vývoja rýchlych diagnostických techník, zavedenia účinných antivírusových liečebných postupov a implementácie systémov dohľadu a očkovacích programov. Spätný pohľad na pandémiu chrípky v roku 1918 nielenže reflektuje ponaučenia z histórie, ale nás aj lepšie pripravuje na budúce pandémie.
Pandémia chrípky v roku 1918 sa začala v Spojených štátoch. Prvý potvrdený prípad sa vyskytol 4. marca 1918 u armádneho kuchára vo Fort Riley v Kansase. Lorrin Miner, lekár v okrese Haskell v Kansase, potom zdokumentoval 18 prípadov závažnej chrípky vrátane troch úmrtí. Toto zistenie nahlásil americkému ministerstvu verejného zdravotníctva, ale nebolo brané vážne.
Historici sa domnievajú, že zlyhanie orgánov verejného zdravotníctva v reakcii na vypuknutie nákazy úzko súviselo so špecifickým kontextom prvej svetovej vojny. Aby vláda neovplyvnila priebeh vojny, mlčala o závažnosti epidémie. John Barry, autor knihy Veľká chrípka, tento jav kritizoval v rozhovore z roku 2020: „Vláda klame, nazýva to bežnou nádchou a nehovorí verejnosti pravdu.“ Naproti tomu Španielsko, v tom čase neutrálna krajina, ako prvá informovala o chrípke v médiách, čo viedlo k tomu, že nová vírusová infekcia dostala názov „španielska chrípka“, hoci najstaršie prípady boli zaznamenané v Spojených štátoch.
Medzi septembrom a decembrom 1918 zomrelo v Spojených štátoch na chrípku odhadom 300 000 ľudí, čo je 10-krát viac úmrtí zo všetkých príčin v Spojených štátoch počas rovnakého obdobia v roku 1915. Chrípka sa rýchlo šíri prostredníctvom vojenských nasadení a presunov personálu. Vojaci sa nielen presúvali medzi dopravnými uzlami na východe, ale vírus prenášali aj na bojiská v Európe, čím sa chrípka rozšírila po celom svete. Odhaduje sa, že sa nakazilo viac ako 500 miliónov ľudí a približne 100 miliónov prišlo o život.
Lekárska liečba bola extrémne obmedzená. Liečba je primárne paliatívna a zahŕňa užívanie aspirínu a opiátov. Jedinou liečbou, ktorá by mohla byť účinná, je infúzia rekonvalescenčnej plazmy – dnes známa ako rekonvalescenčná plazmatická terapia. Vakcíny proti chrípke sa však objavujú pomaly, pretože vedci ešte neidentifikovali pôvodcu chrípky. Okrem toho viac ako tretina amerických lekárov a zdravotných sestier bola prepustená z práce kvôli ich účasti vo vojne, čo ešte viac obmedzilo zdravotnícke zdroje. Hoci boli k dispozícii vakcíny proti cholere, týfusu, moru a kiahňam, vývoj vakcíny proti chrípke stále chýbal.
Prostredníctvom bolestných ponaučení z pandémie chrípky v roku 1918 sme sa naučili dôležitosť transparentného zverejňovania informácií, pokroku vo vedeckom výskume a spolupráce v oblasti globálneho zdravia. Tieto skúsenosti poskytujú cenné poznatky pre riešenie podobných globálnych zdravotných hrozieb v budúcnosti.
Vírus
Po mnoho rokov sa predpokladalo, že pôvodcom „španielskej chrípky“ je baktéria Pfeiffer (dnes známa ako Haemophilus influenzae), ktorá sa nachádzala v spúte mnohých, ale nie všetkých pacientov. Táto baktéria sa však považuje za ťažko kultivovateľnú kvôli náročným kultivačným podmienkam a keďže nebola pozorovaná vo všetkých prípadoch, vedecká komunita vždy spochybňovala jej úlohu ako patogénu. Následné štúdie ukázali, že Haemophilus influenzae je v skutočnosti patogénom bakteriálnej dvojitej infekcie bežnej pri chrípke, a nie vírusom, ktorý chrípku priamo spôsobuje.
V roku 1933 Wilson Smith a jeho tím dosiahli prelomový objav. Odobrali vzorky z faryngeálneho preplachovača od pacientov s chrípkou, prefiltrovali ich cez bakteriálny filter, aby odstránili baktérie, a potom experimentovali so sterilným filtrátom na fretkách. Po dvojdňovej inkubačnej dobe začali vystavené fretky vykazovať príznaky podobné ľudskej chrípke. Táto štúdia je prvou, ktorá potvrdzuje, že chrípku spôsobujú vírusy a nie baktérie. Pri publikovaní týchto zistení výskumníci tiež poznamenali, že predchádzajúca infekcia vírusom môže účinne zabrániť opätovnej infekcii tým istým vírusom, čo položilo teoretický základ pre vývoj vakcíny.
O niekoľko rokov neskôr sa Smithov kolega Charles Stuart-Harris pri pozorovaní fretky nakazenej chrípkou náhodou nakazil vírusom z blízkeho kontaktu s fretčím kýchnutím. Vírus izolovaný z Harrisa potom úspešne infikoval neinfikovanú fretku, čím potvrdil schopnosť vírusov chrípky šíriť sa medzi ľuďmi a zvieratami. V súvisiacej správe autori poznamenali, že „je možné, že laboratórne infekcie by mohli byť východiskovým bodom epidémií“.
Vakcína
Hneď ako bol vírus chrípky izolovaný a identifikovaný, vedecká komunita rýchlo začala s vývojom vakcíny. V roku 1936 Frank Macfarlane Burnet ako prvý preukázal, že vírusy chrípky môžu efektívne rásť v oplodnených vajíčkach, čo bol objav, ktorý poskytol prelomovú technológiu na výrobu vakcín, ktorá sa dodnes široko používa. V roku 1940 Thomas Francis a Jonas Salk úspešne vyvinuli prvú vakcínu proti chrípke.
Potreba vakcíny bola obzvlášť naliehavá pre americkú armádu vzhľadom na ničivý dopad chrípky na americké jednotky počas prvej svetovej vojny. Začiatkom 40. rokov 20. storočia boli vojaci americkej armády medzi prvými, ktorí dostali vakcínu proti chrípke. Do roku 1942 štúdie potvrdili, že vakcína bola účinná pri poskytovaní ochrany a očkovaní ľudia mali výrazne menšiu pravdepodobnosť nákazy chrípkou. V roku 1946 bola prvá vakcína proti chrípke schválená na civilné použitie, čím sa otvorila nová kapitola v prevencii a kontrole chrípky.
Ukazuje sa, že očkovanie proti chrípke má významný účinok: neočkovaní ľudia majú 10 až 25-krát vyššiu pravdepodobnosť, že dostanú chrípku, ako tí, ktorí ju dostanú.
Dohľad
Dohľad nad chrípkou a jej špecifickými kmeňmi vírusu je nevyhnutný na usmerňovanie reakcií verejného zdravia a vývoj očkovacích kalendárov. Vzhľadom na globálnu povahu chrípky sú národné a medzinárodné systémy dohľadu obzvlášť potrebné.
Centrá pre kontrolu a prevenciu chorôb (CDC) boli založené v roku 1946 a pôvodne sa zameriavali na výskum ohnísk chorôb, ako je malária, týfus a kiahne. Do piatich rokov od svojho vzniku CDC vytvorilo Epidemic Intelligence Service, ktorá poskytovala špecializované školenia na vyšetrovanie ohnísk chorôb. V roku 1954 CDC zaviedlo svoj prvý systém dohľadu nad chrípkou a začalo vydávať pravidelné správy o aktivite chrípky, čím položilo základy pre prevenciu a kontrolu chrípky.
Na medzinárodnej úrovni Svetová zdravotnícka organizácia (WHO) v roku 1952 zaviedla Globálny systém dohľadu a reakcie na chrípku, ktorý úzko spolupracoval s Iniciatívou pre globálne zdieľanie údajov o chrípke (GISAID) s cieľom vytvoriť globálny systém dohľadu nad chrípkou. V roku 1956 WHO ďalej určila CDC za svoje spolupracujúce centrum v oblasti dohľadu, epidemiológie a kontroly chrípky, ktoré poskytuje technickú podporu a vedecké usmernenia pre globálnu prevenciu a kontrolu chrípky. Zriadenie a pokračujúca prevádzka týchto systémov dohľadu poskytuje dôležitú ochranu pre globálnu reakciu na epidémie a pandémie chrípky.
V súčasnosti CDC zriadilo rozsiahlu domácu sieť dohľadu nad chrípkou. Štyri základné zložky dohľadu nad chrípkou zahŕňajú laboratórne testovanie, dohľad nad ambulantnými prípadmi, dohľad nad hospitalizovanými pacientmi a dohľad nad úmrtiami. Tento integrovaný systém dohľadu poskytuje dôležitú podporu pri usmerňovaní rozhodovania v oblasti verejného zdravia a reakcie na pandémiu chrípky..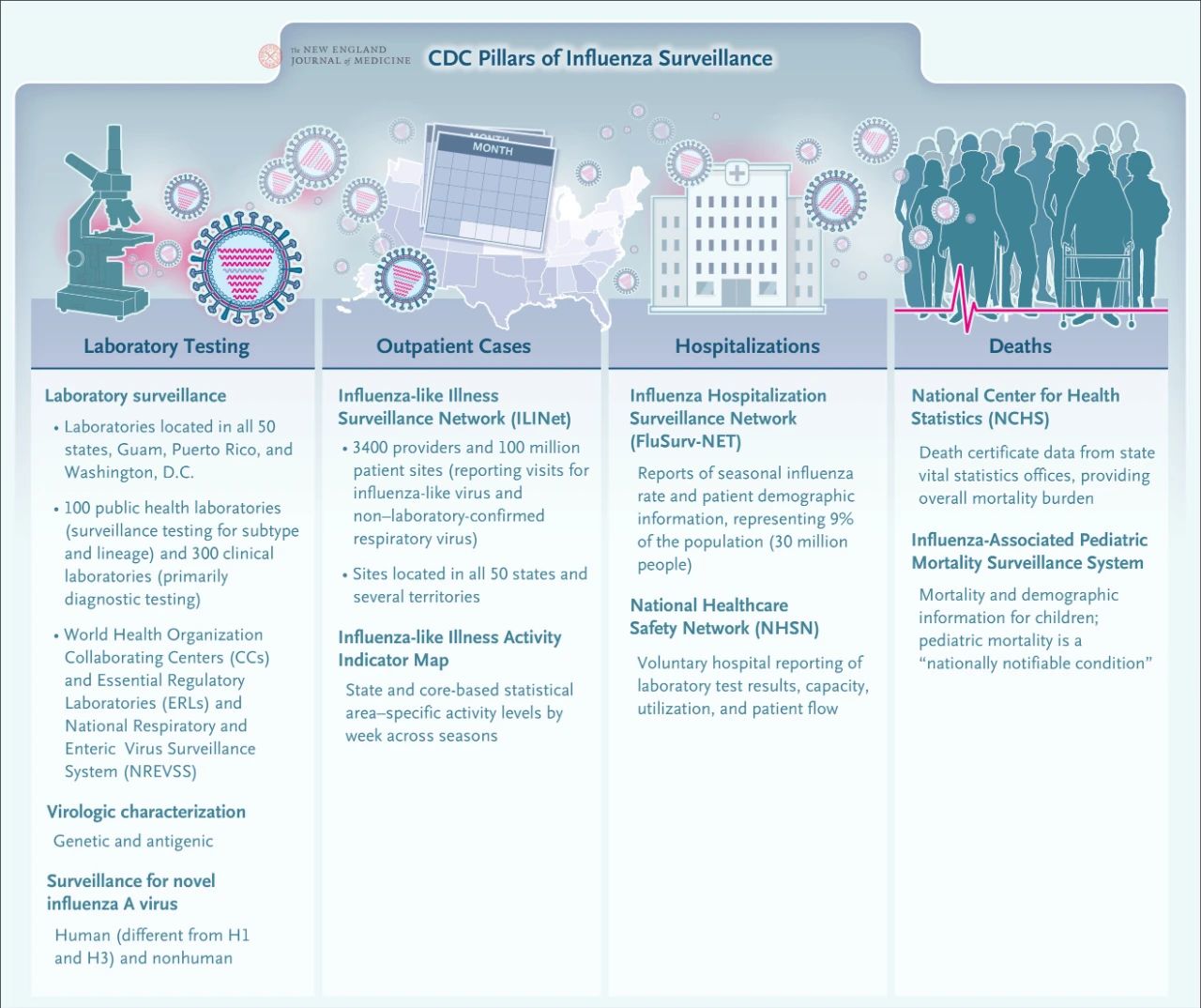
Globálny systém dohľadu a reakcie na chrípku zahŕňa 114 krajín a má 144 národných centier pre chrípku, ktoré sú zodpovedné za nepretržitý dohľad nad chrípkou počas celého roka. CDC ako člen spolupracuje s laboratóriami v iných krajinách na zasielaní izolátov vírusu chrípky WHO na antigénne a genetické profilovanie, podobne ako laboratóriá v USA zasielajú izoláty CDC. Spolupráca medzi Spojenými štátmi a Čínou sa za posledných 40 rokov stala dôležitou súčasťou globálnej zdravotnej bezpečnosti a diplomacie.
Čas uverejnenia: 21. decembra 2024