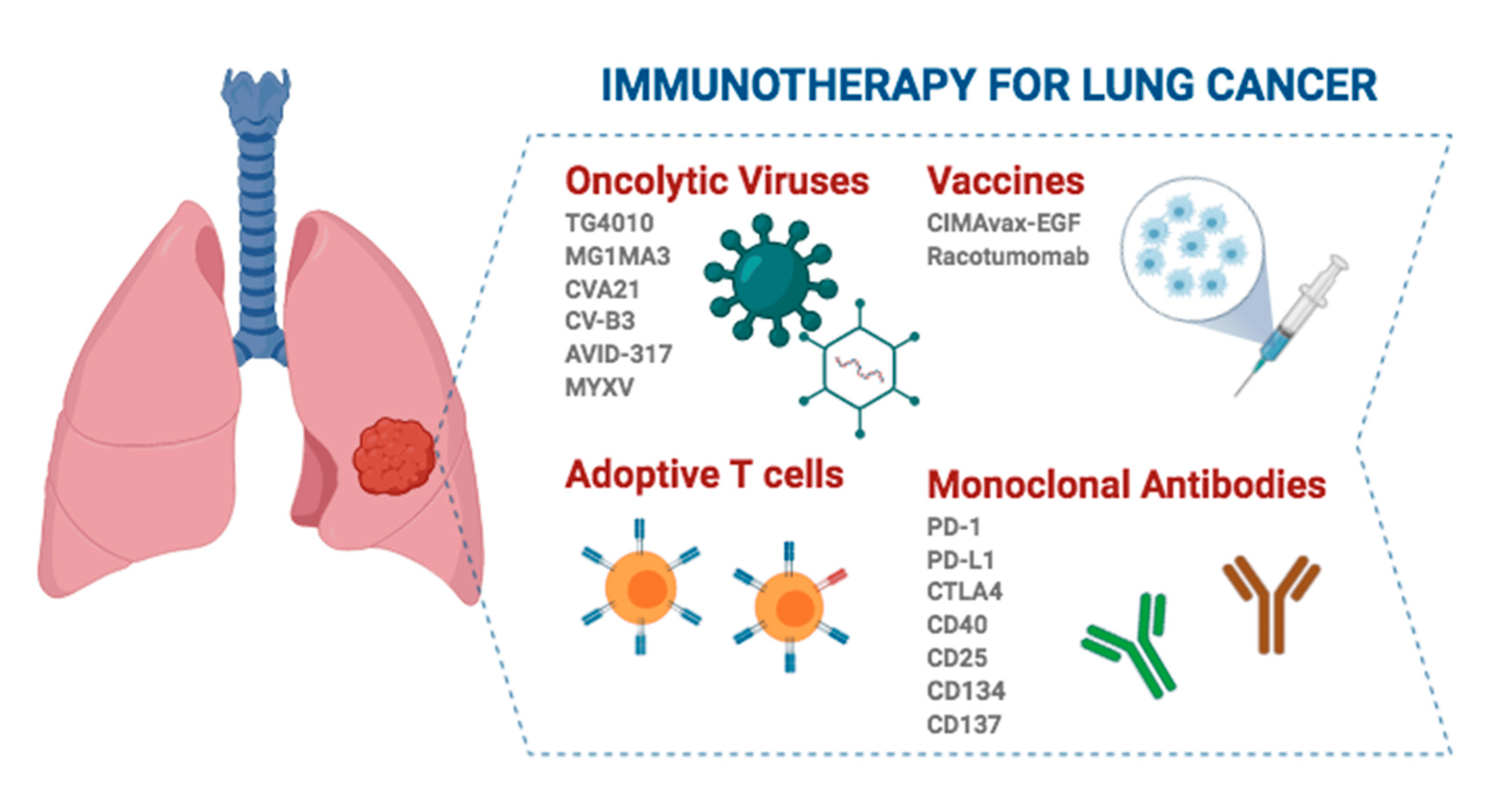
Nemalobunkový karcinóm pľúc (NSCLC) predstavuje približne 80 % – 85 % z celkového počtu prípadov rakoviny pľúc a chirurgická resekcia je najúčinnejším spôsobom radikálnej liečby včasného NSCLC. Avšak s iba 15 % znížením recidívy a 5 % zlepšením 5-ročného prežitia po perioperačnej chemoterapii existuje obrovská neuspokojená klinická potreba.
Perioperačná imunoterapia NSCLC je v posledných rokoch novým výskumným bodom a výsledky viacerých randomizovaných kontrolovaných štúdií fázy 3 potvrdili dôležité postavenie perioperačnej imunoterapie.
Imunoterapia u pacientov s operabilným nemalobunkovým karcinómom pľúc (NSCLC) v skorom štádiu dosiahla v posledných rokoch významný pokrok a táto liečebná stratégia nielen predlžuje prežitie pacientov, ale tiež zlepšuje kvalitu života a poskytuje účinný doplnok k tradičnej chirurgii.
V závislosti od toho, kedy sa imunoterapia podáva, existujú tri hlavné spôsoby imunoterapie pri liečbe operabilného NSCLC v ranom štádiu:
1. Neoadjuvantná imunoterapia samotná: Imunoterapia sa vykonáva pred operáciou s cieľom zmenšiť veľkosť nádoru a znížiť riziko recidívy. Štúdia CheckMate 816 [1] ukázala, že imunoterapia v kombinácii s chemoterapiou významne zlepšila prežívanie bez udalostí (EFS) v neoadjuvantnej fáze v porovnaní so samotnou chemoterapiou. Okrem toho môže neoadjuvantná imunoterapia tiež znížiť mieru recidívy a zároveň zlepšiť mieru patologickej úplnej odpovede (pCR) u pacientov, čím sa znižuje pravdepodobnosť pooperačnej recidívy.
2. Perioperačná imunoterapia (neoadjuvantná + adjuvantná): V tomto režime sa imunoterapia podáva pred a po operácii, aby sa maximalizoval jej protinádorový účinok a ďalej sa odstránili minimálne zvyškové lézie po operácii. Hlavným cieľom tohto liečebného modelu je zlepšiť dlhodobé prežitie a mieru vyliečenia pacientov s nádorom kombináciou imunoterapie v neoadjuvantnom (predoperačnom) a adjuvantnom (pooperačnom) štádiu. Keykeynote 671 je reprezentatívnym príkladom tohto modelu [2]. Ako jediná randomizovaná kontrolovaná štúdia (RCT) s pozitívnymi koncovými bodmi EFS a OS hodnotila účinnosť palizumabu v kombinácii s chemoterapiou u perioperačne resektabilných pacientov s NSCLC v štádiu II, IIIA a IIIB (N2). V porovnaní so samotnou chemoterapiou pembrolizumab v kombinácii s chemoterapiou predĺžil medián EFS o 2,5 roka a znížil riziko progresie ochorenia, recidívy alebo úmrtia o 41 %; KEYNOTE-671 bola tiež prvou imunoterapeutickou štúdiou, ktorá preukázala prínos v celkovom prežívaní (OS) pri resektabilnom NSCLC s 28 % znížením rizika úmrtia (HR 0,72), čo je míľnik v neoadjuvantnej a adjuvantnej imunoterapii operabilného NSCLC v skorom štádiu.
3. Samotná adjuvantná imunoterapia: V tomto režime pacienti nedostávali pred operáciou žiadnu farmakologickú liečbu a imunoliekvary sa používali po operácii na prevenciu recidívy reziduálnych nádorov, čo je vhodné pre pacientov s vysokým rizikom recidívy. Štúdia IMpower010 hodnotila účinnosť pooperačnej adjuvantnej imunoterapie atilizumabom oproti optimálnej podpornej liečbe u pacientov s kompletne resekovaným NSCLC v štádiu IB až IIIA (AJCC 7. vydanie) [3]. Výsledky ukázali, že adjuvantná liečba atilizumabom významne predĺžila prežívanie bez ochorenia (DFS) u PD-L1 pozitívnych pacientov v štádiu III až IIIA. Okrem toho štúdia KEYNOTE-091/PEARLS hodnotila účinok pembrolizumabu ako adjuvantnej liečby u kompletne resekovaných pacientov s NSCLC v štádiu IB až IIIA [4]. Pabolizumab bol v celkovej populácii významne predĺžený (HR 0,76) s mediánom DFS 53,6 mesiaca v skupine s pabolizumabom a 42 mesiacov v skupine s placebom. V podskupine pacientov so skóre podielu nádoru (TPS) PD-L1 ≥ 50 %, hoci DFS bolo v skupine s pabolizumabom predĺžené, rozdiel medzi týmito dvoma skupinami nebol štatisticky významný kvôli relatívne malej veľkosti vzorky a na potvrdenie bolo potrebné dlhšie sledovanie.
Podľa toho, či sa imunoterapia kombinuje s inými liekmi alebo terapeutickými opatreniami a podľa spôsobu kombinovania, možno program neoadjuvantnej imunoterapie a adjuvantnej imunoterapie rozdeliť do nasledujúcich troch hlavných režimov:
1. Jednotlivá imunoterapia: Tento typ terapie zahŕňa štúdie ako LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6] a ANVIL [7], ktoré sa vyznačujú použitím jednotlivých imunoterapeutických liekov ako (novej) adjuvantnej terapie.
2. Kombinácia imunoterapie a chemoterapie: Medzi takéto štúdie patria KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11] a IMpower030 [12]. Tieto štúdie sa zaoberali účinkami kombinácie imunoterapie a chemoterapie v perioperačnom období.
3. Kombinácia imunoterapie s inými liečebnými režimami: (1) Kombinácia s inými imunoliekmi: Napríklad cytotoxický antigén 4 asociovaný s T lymfocytmi (CTLA-4) bol kombinovaný v teste NEOSTAR [13], protilátka proti génu aktivácie lymfocytov 3 (LAG-3) bola kombinovaná v teste NEO-Predict-Lung [14] a imunoglobulín T buniek a štruktúry ITIM boli kombinované v teste SKYSCRAPER 15. Štúdie, ako napríklad kombinácia protilátok TIGIT [15], zvýšili protinádorový účinok kombináciou imunoliek. (2) V kombinácii s rádioterapiou: napríklad duvaliumab v kombinácii so stereotaktickou rádioterapiou (SBRT) je navrhnutý na zvýšenie terapeutického účinku včasného NSCLC [16]; (3) Kombinácia s antiangiogénnymi liekmi: Napríklad štúdia EAST ENERGY [17] skúmala synergický účinok ramumabu v kombinácii s imunoterapiou. Preskúmanie viacerých režimov imunoterapie ukazuje, že mechanizmus aplikácie imunoterapie v perioperačnom období stále nie je úplne objasnený. Hoci samotná imunoterapia preukázala pozitívne výsledky v perioperačnej liečbe, vedci dúfajú, že kombináciou chemoterapie, rádioterapie, antiangiogénnej terapie a iných inhibítorov imunitných kontrolných bodov, ako sú CTLA-4, LAG-3 a TIGIT, sa im podarí ďalej zvýšiť účinnosť imunoterapie.
Stále neexistuje záver o optimálnom spôsobe imunoterapie pre operabilný včasný NSCLC, najmä o tom, či sa perioperačná imunoterapia porovnáva so samotnou neoadjuvantnou imunoterapiou a či môže dodatočná adjuvantná imunoterapia priniesť významné ďalšie účinky, pričom stále chýbajú výsledky priamych porovnávacích štúdií.
Forde a kol. použili váženú analýzu exploračného propensity score na simuláciu vplyvu randomizovaných kontrolovaných štúdií a upravili východiskové demografické údaje a charakteristiky ochorenia medzi rôznymi študovanými populáciami, aby sa znížil mätúci vplyv týchto faktorov, čím sa výsledky CheckMate 816 [1] a CheckMate 77T [8] stali porovnateľnejšími. Medián doby sledovania bol 29,5 mesiaca (CheckMate 816) a 33,3 mesiaca (CheckMate 77T), čo poskytlo dostatočný čas na sledovanie EFS a ďalších kľúčových ukazovateľov účinnosti.
Vo váženej analýze bol HR EFS 0,61 (95 % CI, 0,39 až 0,97), čo naznačuje o 39 % nižšie riziko recidívy alebo úmrtia v skupine s perioperačnou kombinovanou chemoterapiou s nabuliumabom (režim CheckMate 77T) v porovnaní so skupinou s neoadjuvantnou kombinovanou chemoterapiou s nabuliumabom (CheckMate 816). Perioperačná skupina s nebuliuzumabom plus chemoterapiou preukázala mierny prínos u všetkých pacientov vo východiskovom štádiu a účinok bol výraznejší u pacientov s expresiou PD-L1 nádoru menej ako 1 % (49 % zníženie rizika recidívy alebo úmrtia). Okrem toho u pacientov, ktorí nedosiahli pCR, skupina s perioperačnou kombinovanou chemoterapiou s nabuliumabom preukázala väčší prínos EFS (35 % zníženie rizika recidívy alebo úmrtia) ako skupina s neoadjuvantnou kombinovanou chemoterapiou s nabuliumabom. Tieto výsledky naznačujú, že model perioperačnej imunoterapie je prospešnejší ako model neoadjuvantnej imunoterapie samotný, najmä u pacientov s nízkou expresiou PD-L1 a zvyškami nádoru po počiatočnej liečbe.
Niektoré nepriame porovnania (ako napríklad metaanalýzy) však nepreukázali žiadny významný rozdiel v prežívaní medzi neoadjuvantnou imunoterapiou a perioperačnou imunoterapiou [18]. Metaanalýza založená na individuálnych údajoch od pacientov zistila, že perioperačná imunoterapia a neoadjuvantná imunoterapia mali podobné výsledky v EFS v podskupinách pCR aj non-PCR u pacientov s operabilným NSCLC v ranom štádiu [19]. Okrem toho, príspevok fázy adjuvantnej imunoterapie, najmä po dosiahnutí pCR u pacientov, zostáva v klinickej praxi kontroverzným bodom.
Poradný výbor pre onkologické liečivá pri Úrade pre kontrolu potravín a liečiv (FDA) v USA nedávno diskutoval o tejto otázke a zdôraznil, že špecifická úloha adjuvantnej imunoterapie je stále nejasná [20]. Diskutovalo sa o tom, že: (1) Je ťažké rozlíšiť účinky jednotlivých štádií liečby: pretože perioperačný program pozostáva z dvoch fáz, neoadjuvantnej a adjuvantnej, je ťažké určiť individuálny príspevok každej fázy k celkovému účinku, čo sťažuje určenie, ktorá fáza je dôležitejšia alebo či je potrebné obe fázy vykonávať súčasne; (2) Možnosť nadmernej liečby: ak je imunoterapia súčasťou oboch fáz liečby, môže to viesť k nadmernej liečbe pacientov a zvýšiť riziko vedľajších účinkov; (3) Zvýšená liečebná záťaž: Dodatočná liečba vo fáze adjuvantnej liečby môže viesť k vyššej liečebnej záťaži pacientov, najmä ak existuje neistota o jej príspevku k celkovej účinnosti. V reakcii na vyššie uvedenú diskusiu, aby sa dospelo k jasnému záveru, sú na ďalšie overenie v budúcnosti potrebné dôkladnejšie navrhnuté randomizované kontrolované štúdie.
Čas uverejnenia: 7. decembra 2024