Po vstupe do dospelosti sa ľudský sluch postupne zhoršuje. Každých 10 rokov sa výskyt straty sluchu takmer zdvojnásobí a dve tretiny dospelých vo veku ≥ 60 rokov trpia nejakou formou klinicky významnej straty sluchu. Existuje korelácia medzi stratou sluchu a poruchami komunikácie, kognitívnym poklesom, demenciou, zvýšenými nákladmi na zdravotnú starostlivosť a inými nepriaznivými zdravotnými následkami.
Každý človek postupne počas svojho života zažije stratu sluchu súvisiacu s vekom. Ľudské sluchové schopnosti závisia od toho, či vnútorné ucho (kochley) dokáže presne zakódovať zvuk do nervových signálov (ktoré následne spracuje a dekóduje do významu mozgová kôra). Akékoľvek patologické zmeny v dráhe z ucha do mozgu môžu mať nepriaznivé účinky na sluch, ale najčastejšou príčinou je strata sluchu súvisiaca s vekom, ktorá sa týka kochley.
Charakteristickým znakom straty sluchu súvisiacej s vekom je postupná strata vláskových buniek vnútorného ucha zodpovedných za kódovanie zvuku do nervových signálov. Na rozdiel od iných buniek v tele sa vláskové bunky vo vnútornom uchu nedokážu regenerovať. V dôsledku kumulatívnych účinkov rôznych etiológií sa tieto bunky postupne strácajú počas celého života človeka. Medzi najdôležitejšie rizikové faktory straty sluchu súvisiacej s vekom patrí vyšší vek, svetlejšia farba pleti (ktorá je indikátorom pigmentácie kochley, pretože melanín má ochranný účinok na kochleu), maskulinita a vystavenie hluku. Medzi ďalšie rizikové faktory patria rizikové faktory kardiovaskulárnych ochorení, ako je cukrovka, fajčenie a hypertenzia, ktoré môžu viesť k mikrovaskulárnemu poškodeniu kochleárnych ciev.
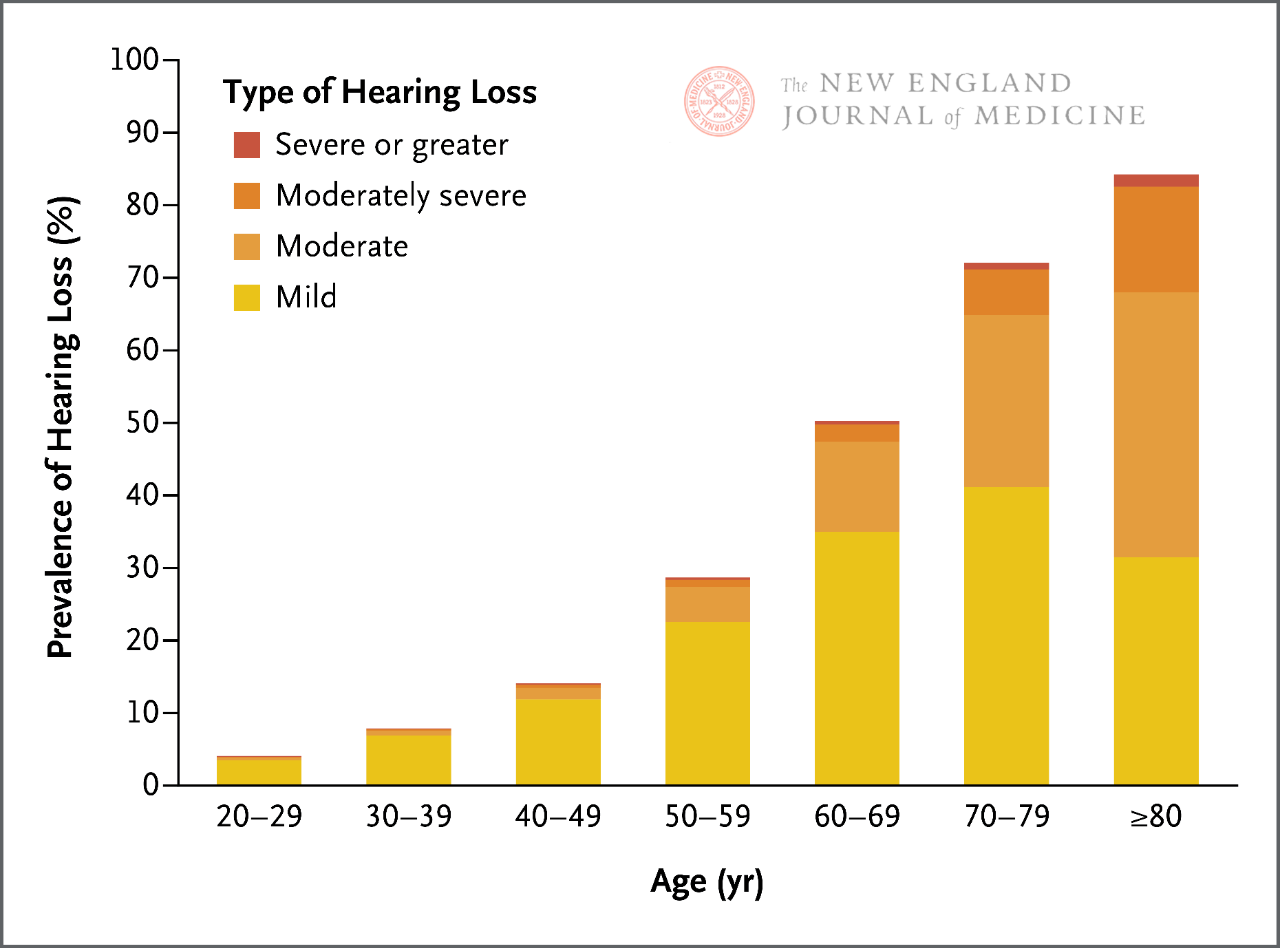
Ľudský sluch postupne klesá s príchodom dospelosti, najmä pokiaľ ide o sluch vysokofrekvenčných zvukov. Výskyt klinicky významnej straty sluchu sa s vekom zvyšuje a na každých 10 rokov veku sa výskyt straty sluchu takmer zdvojnásobí. Preto dve tretiny dospelých vo veku ≥ 60 rokov trpia nejakou formou klinicky významnej straty sluchu.
Epidemiologické štúdie preukázali koreláciu medzi stratou sluchu a komunikačnými bariérami, kognitívnym poklesom, demenciou, zvýšenými nákladmi na zdravotnú starostlivosť a inými nepriaznivými zdravotnými následkami. V poslednom desaťročí sa výskum zameral najmä na vplyv straty sluchu na kognitívny pokles a demenciu. Na základe týchto dôkazov Komisia pre demenciu časopisu Lancet v roku 2020 dospela k záveru, že strata sluchu v strednom a starom veku je najväčším potenciálne modifikovateľným rizikovým faktorom rozvoja demencie, ktorý predstavuje 8 % všetkých prípadov demencie. Predpokladá sa, že hlavným mechanizmom, ktorým strata sluchu zvyšuje kognitívny pokles a riziko demencie, sú nepriaznivé účinky straty sluchu a nedostatočného sluchového kódovania na kognitívnu záťaž, atrofiu mozgu a sociálnu izoláciu.
Strata sluchu súvisiaca s vekom sa postupne a nenápadne prejavuje na oboch ušiach v priebehu času bez jasných spúšťacích udalostí. Ovplyvní počuteľnosť a jasnosť zvuku, ako aj každodennú komunikáciu ľudí. Ľudia trpiaci miernou stratou sluchu si často neuvedomujú, že ich sluch sa zhoršuje, a namiesto toho veria, že ich problémy so sluchom sú spôsobené vonkajšími faktormi, ako je nejasná reč a hluk v pozadí. Ľudia s ťažkou stratou sluchu si postupne všimnú problémy so zrozumiteľnosťou reči aj v tichom prostredí, zatiaľ čo pri rozprávaní v hlučnom prostredí sa budú cítiť vyčerpaní, pretože na spracovanie utlmených rečových signálov je potrebné väčšie kognitívne úsilie. Členovia rodiny zvyčajne najlepšie rozumejú pacientovým problémom so sluchom.
Pri hodnotení problémov so sluchom pacienta je dôležité pochopiť, že vnímanie sluchu u človeka závisí od štyroch faktorov: kvality prichádzajúceho zvuku (napríklad útlmu rečových signálov v miestnostiach s hlukom v pozadí alebo ozvenou), mechanického procesu prenosu zvuku cez stredné ucho do kochley (t. j. vodivého sluchu), kochley, ktorá premieňa zvukové signály na nervové elektrické signály a prenáša ich do mozgu (t. j. senzorineurálneho sluchu) a mozgovej kôry, ktorá dekóduje nervové signály do významu (t. j. centrálneho sluchového spracovania). Keď pacient objaví problémy so sluchom, príčinou môže byť ktorákoľvek zo štyroch vyššie uvedených častí a v mnohých prípadoch je už postihnutých viac ako jedna časť, kým sa problém so sluchom prejaví.
Účelom predbežného klinického vyšetrenia je posúdiť, či pacient trpí ľahko liečiteľnou prevodovou stratou sluchu alebo inými formami straty sluchu, ktoré môžu vyžadovať ďalšie vyšetrenie otorinolaryngológom. Medzi prevodové straty sluchu, ktoré môžu liečiť rodinní lekári, patrí zápal stredného ucha a embólia cerumenu, ktoré možno určiť na základe anamnézy (napríklad akútny nástup sprevádzaný bolesťou ucha a plnosť ucha sprevádzaná infekciou horných dýchacích ciest) alebo otoskopického vyšetrenia (napríklad úplná embólia cerumenu vo zvukovode). Medzi sprievodné príznaky a prejavy straty sluchu, ktoré vyžadujú ďalšie vyšetrenie alebo konzultáciu otorinolaryngológom, patrí výtok z ucha, abnormálna otoskopia, pretrvávajúci tinnitus, závraty, fluktuácie alebo asymetria sluchu alebo náhla strata sluchu bez prevodových príčin (napríklad výpotok v strednom uchu).
Náhla senzorineurálna strata sluchu je jednou z mála strát sluchu, ktoré si vyžadujú urgentné vyšetrenie otorinolaryngológom (najlepšie do 3 dní od nástupu), pretože včasná diagnóza a použitie glukokortikoidov môžu zvýšiť šance na zotavenie sluchu. Náhla senzorineurálna strata sluchu je relatívne zriedkavá, s ročnou incidenciou 1/10 000, najčastejšie u dospelých vo veku 40 rokov a viac. V porovnaní s jednostrannou stratou sluchu spôsobenou vodivými príčinami pacienti s náhlou senzorineurálnou stratou sluchu zvyčajne hlásia akútnu, bezbolestnú stratu sluchu na jednom uchu, čo vedie k takmer úplnej neschopnosti počuť alebo rozumieť hovoriacim iným.
V súčasnosti existuje viacero metód skríningu straty sluchu priamo pri lôžku pacienta, vrátane testov šepkania a testov krútenia prstov. Citlivosť a špecifickosť týchto testovacích metód sa však značne líši a ich účinnosť môže byť obmedzená v závislosti od pravdepodobnosti straty sluchu súvisiacej s vekom u pacientov. Je obzvlášť dôležité poznamenať, že keďže sluch postupne klesá počas života človeka (obrázok 1), bez ohľadu na výsledky skríningu možno na základe veku, príznakov naznačujúcich stratu sluchu a žiadnych iných klinických dôvodov usudzovať, že pacient má určitý stupeň straty sluchu súvisiacej s vekom.
Potvrďte a vyhodnoťte stratu sluchu a odošlite pacienta audiológovi. Počas procesu hodnotenia sluchu lekár použije kalibrovaný audiometer v zvukotesnej miestnosti na otestovanie sluchu pacienta. Posúďte minimálnu intenzitu zvuku (t. j. prah sluchu), ktorú pacient dokáže spoľahlivo detekovať v decibeloch v rozsahu 125 – 8 000 Hz. Nízky prah sluchu naznačuje dobrý sluch. U detí a mladých dospelých je prah sluchu pre všetky frekvencie blízky 0 dB, ale s pribúdajúcim vekom sa sluch postupne znižuje a prah sluchu postupne zvyšuje, najmä pri vysokofrekvenčných zvukoch. Svetová zdravotnícka organizácia klasifikuje sluch na základe priemerného prahu sluchu osoby na najdôležitejších zvukových frekvenciách pre reč (500, 1 000, 2 000 a 4 000 Hz), známeho ako priemer čistého tónu štyroch frekvencií [PTA4]. Lekári alebo pacienti môžu pochopiť vplyv úrovne sluchu pacienta na funkciu a vhodné stratégie liečby na základe PTA4. Ďalšie testy vykonávané počas sluchových testov, ako napríklad testy kostného vedenia sluchu a porozumenie jazyku, môžu tiež pomôcť rozlíšiť, či príčinou straty sluchu môže byť prevodová strata sluchu alebo strata sluchu spôsobená centrálnym spracovaním sluchu, a poskytnúť usmernenie pre vhodné plány rehabilitácie sluchu.
Hlavným klinickým základom pre riešenie straty sluchu súvisiacej s vekom je zlepšenie dostupnosti reči a iných zvukov v sluchovom prostredí (ako je hudba a zvukové alarmy) s cieľom podporiť efektívnu komunikáciu, účasť na každodenných aktivitách a bezpečnosť. V súčasnosti neexistuje žiadna regeneračná terapia pre stratu sluchu súvisiacu s vekom. Manažment tohto ochorenia sa zameriava najmä na ochranu sluchu, prijímanie komunikačných stratégií na optimalizáciu kvality prichádzajúcich sluchových signálov (okrem konkurenčného hluku v pozadí) a používanie načúvacích prístrojov, kochleárnych implantátov a iných sluchových technológií. Miera používania načúvacích prístrojov alebo kochleárnych implantátov v populácii pacientov (určenej sluchom) je stále veľmi nízka.
Stratégie ochrany sluchu sa zameriavajú na zníženie vystavenia hluku tým, že sa ľudia držia ďalej od zdroja zvuku alebo znížia jeho hlasitosť, ako aj v prípade potreby používajú prostriedky na ochranu sluchu (napríklad štuple do uší). Komunikačné stratégie zahŕňajú povzbudzovanie ľudí k osobným rozhovorom, udržiavanie ich počas rozhovorov na vzdialenosť dĺžky paží a zníženie hluku v pozadí. Pri osobnej komunikácii môže poslucháč prijímať jasnejšie sluchové signály a zároveň vidieť výrazy tváre a pohyby pier hovoriaceho, čo pomáha centrálnemu nervovému systému dekódovať rečové signály.
Načúvacie prístroje zostávajú hlavnou intervenčnou metódou pri liečbe straty sluchu súvisiacej s vekom. Načúvacie prístroje dokážu zosilniť zvuk a pokročilejšie načúvacie prístroje dokážu tiež zlepšiť pomer signálu k šumu požadovaného cieľového zvuku prostredníctvom smerových mikrofónov a digitálneho spracovania signálu, čo je kľúčové pre zlepšenie komunikácie v hlučnom prostredí.
Načúvacie prístroje bez lekárskeho predpisu sú vhodné pre dospelých s miernou až stredne ťažkou stratou sluchu. Hodnota PTA4 je vo všeobecnosti nižšia ako 60 dB a táto populácia predstavuje 90 % až 95 % všetkých pacientov so stratou sluchu. V porovnaní s tým majú načúvacie prístroje na predpis vyššiu hladinu zvukového výstupu a sú vhodné pre dospelých s ťažšou stratou sluchu, ale dajú sa získať iba od odborníkov na sluch. Keď trh dozreje, očakáva sa, že cena voľnopredajných načúvacích prístrojov bude porovnateľná s cenou vysokokvalitných bezdrôtových štuple do uší. Keďže sa výkon načúvacích prístrojov stane bežnou súčasťou bezdrôtových slúchadiel, voľnopredajné načúvacie prístroje sa nakoniec nemusia líšiť od bezdrôtových slúchadiel.
Ak je strata sluchu závažná (hodnota PTA4 vo všeobecnosti ≥ 60 dB) a po používaní načúvacích prístrojov je stále ťažké rozumieť ostatným, môže byť akceptovaná operácia kochleárneho implantátu. Kochleárne implantáty sú neurálne protézy, ktoré kódujú zvuk a priamo stimulujú kochleárne nervy. Implantuje ich otorinolaryngológ počas ambulantnej operácie, ktorá trvá približne 2 hodiny. Po implantácii potrebujú pacienti 6 – 12 mesiacov na to, aby si zvykli na sluch dosiahnutý prostredníctvom kochleárnych implantátov a vnímali neurálnu elektrickú stimuláciu ako zmysluplný jazyk a zvuk.
Čas uverejnenia: 25. mája 2024