Kachexia je systémové ochorenie charakterizované úbytkom hmotnosti, atrofiou svalového a tukového tkaniva a systémovým zápalom. Kachexia je jednou z hlavných komplikácií a príčin úmrtia u pacientov s rakovinou. Odhaduje sa, že výskyt kachexie u pacientov s rakovinou môže dosiahnuť 25 % až 70 % a každoročne trpí kachexiou približne 9 miliónov ľudí na celom svete, pričom sa očakáva, že 80 % z nich zomrie do jedného roka od stanovenia diagnózy. Okrem toho kachexia významne ovplyvňuje kvalitu života pacientov a zhoršuje toxicitu súvisiacu s liečbou.
Účinná intervencia kachexie má veľký význam pre zlepšenie kvality života a prognózy pacientov s rakovinou. Napriek určitému pokroku v štúdiu patofyziologických mechanizmov kachexie sú však mnohé lieky vyvinuté na základe možných mechanizmov len čiastočne účinné alebo neúčinné. V súčasnosti neexistuje žiadna účinná liečba schválená americkým Úradom pre kontrolu potravín a liečiv (FDA).
Kachexia (syndróm chradnutia) je veľmi častá u pacientov s mnohými typmi rakoviny, čo často vedie k úbytku hmotnosti, úbytku svalovej hmoty, zníženej kvalite života, zhoršenej funkcii a skrátenému prežitiu. Podľa medzinárodne dohodnutých štandardov je tento multifaktoriálny syndróm definovaný ako index telesnej hmotnosti (BMI, hmotnosť [kg] delená výškou [m] na druhú) menší ako 20 alebo u pacientov so sarkopéniou úbytok hmotnosti o viac ako 5 % za šesť mesiacov alebo úbytok hmotnosti o viac ako 2 %. V súčasnosti neboli v Spojených štátoch a Európe schválené žiadne lieky špecificky na liečbu rakovinovej kachexie, čo má za následok obmedzené možnosti liečby.
Nedávne odporúčania odporúčajúce nízke dávky olanzapínu na zlepšenie chuti do jedla a hmotnosti u pacientov s pokročilým karcinómom sú do značnej miery založené na výsledkoch štúdie v jednom centre. Okrem toho môže krátkodobé užívanie analógov progesterónu alebo glukokortikoidov priniesť obmedzené výhody, existuje však riziko nežiaducich vedľajších účinkov (ako je užívanie progesterónu spojené s tromboembolickými udalosťami). Klinické skúšky iných liekov nepreukázali dostatočnú účinnosť na získanie regulačného schválenia. Hoci anamorín (perorálna verzia peptidov uvoľňujúcich rastový hormón) bol v Japonsku schválený na liečbu rakovinovej kachexie, liek len do určitej miery zvýšil zloženie tela, nezlepšil silu úchopu a nakoniec ho americký Úrad pre kontrolu potravín a liečiv (FDA) neschválil. Existuje naliehavá potreba bezpečnej, účinnej a cielenej liečby rakovinovej kachexie.
Rastový diferenciačný faktor 15 (GDF-15) je stresom indukovaný cytokín, ktorý sa viaže na proteín podobný receptoru alfa (GFRAL) odvodenému z glií v zadnej časti mozgu. Dráha GDF-15-GFRAL bola identifikovaná ako hlavný regulátor anorexie a regulácie hmotnosti a hrá úlohu v patogenéze kachexie. V zvieracích modeloch môže GDF-15 indukovať kachexiu a inhibícia GDF-15 môže tento príznak zmierniť. Okrem toho sú zvýšené hladiny GDF-15 u pacientov s rakovinou spojené so zníženou telesnou hmotnosťou a hmotou kostrového svalstva, zníženou silou a skráteným prežitím, čo zdôrazňuje hodnotu GDF-15 ako potenciálneho terapeutického cieľa.
Ponsegromab (PF-06946860) je vysoko selektívna humanizovaná monoklonálna protilátka schopná viazať sa na cirkulujúci GDF-15, čím inhibuje jeho interakciu s receptorom GFRAL. V malej otvorenej štúdii fázy 1b bolo 10 pacientov s rakovinovou kachexiou a zvýšenými hladinami cirkulujúceho GDF-15 liečených ponsegromabom a došlo u nich k zlepšeniu hmotnosti, chuti do jedla a fyzickej aktivity, pričom hladiny GDF-15 v sére boli inhibované a nežiaduce účinky boli nízke. Na základe toho sme uskutočnili klinickú štúdiu fázy 2 s cieľom vyhodnotiť bezpečnosť a účinnosť ponsegromabu u pacientov s rakovinovou kachexiou so zvýšenými hladinami cirkulujúceho GDF-15 v porovnaní s placebom, aby sme otestovali hypotézu, že GDF-15 je primárnou patogenézou ochorenia.
Štúdia zahŕňala dospelých pacientov s kachexiou spojenou s rakovinou (nemalobunkový karcinóm pľúc, rakovina pankreasu alebo kolorektálny karcinóm) s hladinou GDF-15 v sére najmenej 1500 pg/ml, skóre zdravotného stavu podľa Eastern Tumor Consortium (ECOG) ≤ 3 a predpokladanou dĺžkou života najmenej 4 mesiace.
Zaradení pacienti boli náhodne rozdelení do skupín, ktorým boli podávané 3 dávky ponsegromabu 100 mg, 200 mg alebo 400 mg alebo placeba subkutánne každé 4 týždne v pomere 1:1:1. Primárnym koncovým ukazovateľom bola zmena telesnej hmotnosti v porovnaní s východiskovým stavom po 12 týždňoch. Kľúčovým sekundárnym koncovým ukazovateľom bola zmena skóre FAACT-ACS (anorexia kachexia Sub-Scale) oproti východiskovému stavu, čo je hodnotenie terapeutickej funkcie pri anorexii kachexii. Medzi ďalšie sekundárne koncové ukazovatele patrili skóre denníka symptómov kachexie spojenej s rakovinou, východiskové zmeny fyzickej aktivity a koncové ukazovatele chôdze merané pomocou nositeľných digitálnych zdravotníckych zariadení. Minimálne požiadavky na čas nosenia sú vopred stanovené. Posúdenie bezpečnosti zahŕňalo počet nežiaducich udalostí počas liečby, výsledky laboratórnych testov, vitálne funkcie a elektrokardiogramy. Exploračné koncové ukazovatele zahŕňali východiskové zmeny indexu bedrového kostrového svalstva (plocha kostrového svalstva delená druhou mocninou výšky) spojené so systémovým kostrovým svalstvom.
Celkovo bolo 187 pacientov náhodne pridelených na liečbu ponsegromabom 100 mg (46 pacientov), 200 mg (46 pacientov), 400 mg (50 pacientov) alebo placebom (45 pacientov). Sedemdesiatštyri (40 percent) malo nemalobunkový karcinóm pľúc, 59 (32 percent) malo rakovinu pankreasu a 54 (29 percent) malo kolorektálny karcinóm.
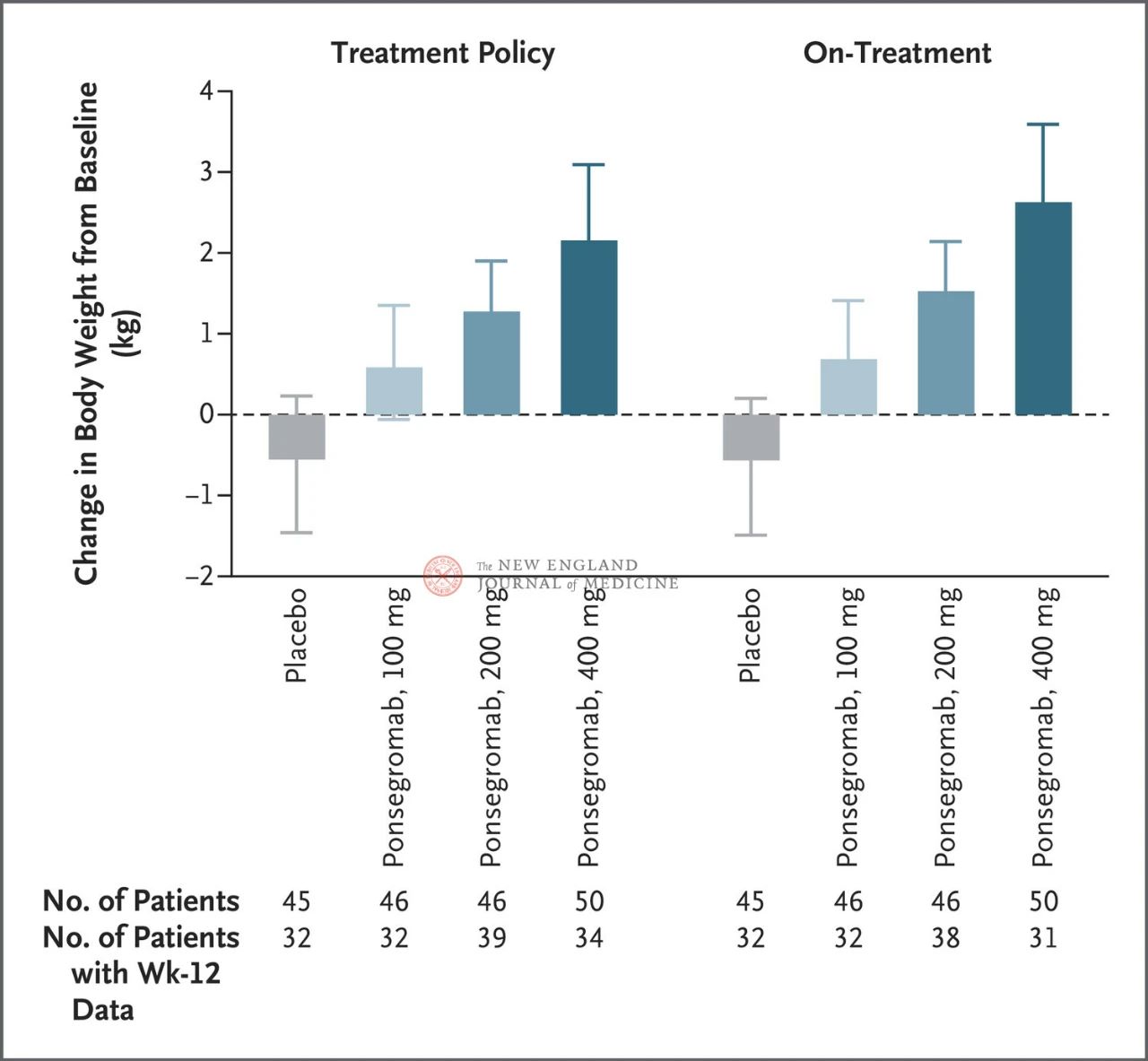
Rozdiely medzi skupinami so 100 mg, 200 mg a 400 mg a placebom boli 1,22 kg, 1,92 kg a 2,81 kg v uvedenom poradí.
Obrázok znázorňuje primárny koncový bod (zmena telesnej hmotnosti od východiskového stavu po 12 týždňoch) u pacientov s rakovinovou kachexiou v skupinách s ponsegromabom a placebom. Po úprave o konkurenčné riziko úmrtia a iných súbežných udalostí, ako je prerušenie liečby, bol primárny koncový bod analyzovaný stratifikovaným modelom Emax s použitím výsledkov z 12. týždňa z Bayesovskej spoločnej longitudinálnej analýzy (vľavo). Primárne koncové body boli tiež analyzované podobným spôsobom s použitím odhadovaných cieľov pre skutočnú liečbu, kde boli pozorovania po všetkých súbežných udalostiach skrátené (pravý obrázok). Intervaly spoľahlivosti (uvedené v článku
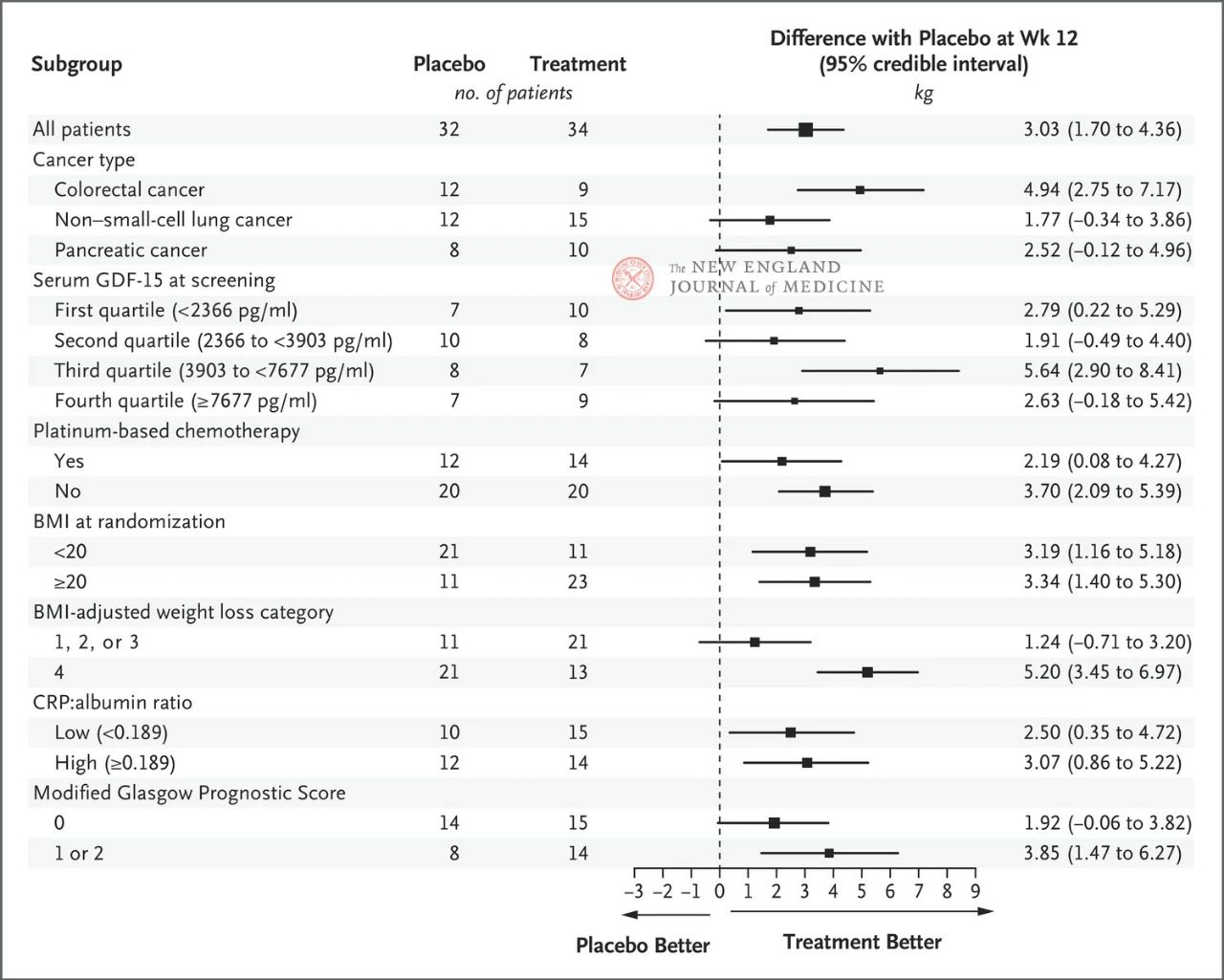
Účinok 400 mg ponsegromabu na telesnú hmotnosť bol konzistentný vo všetkých hlavných vopred stanovených podskupinách vrátane typu rakoviny, kvartilu hladiny GDF-15 v sére, expozície chemoterapii na báze platiny, BMI a východiskového systémového zápalu. Zmena hmotnosti bola konzistentná s inhibíciou GDF-15 po 12 týždňoch.
Výber kľúčových podskupín bol založený na post-hoc Bayesovskej spoločnej longitudinálnej analýze, ktorá bola vykonaná po úprave o kompetitívne riziko úmrtia na základe odhadovaného cieľa liečebnej stratégie. Intervaly spoľahlivosti by sa nemali používať ako náhrada za testovanie hypotéz bez viacnásobných úprav. BMI predstavuje index telesnej hmotnosti, CRP predstavuje C-reaktívny proteín a GDF-15 predstavuje rastový diferenciačný faktor 15.
Na začiatku štúdie vyšší podiel pacientov v skupine s ponsegromabom 200 mg neuviedol žiadne zníženie chuti do jedla; v porovnaní s placebom pacienti v skupinách s ponsegromabom 100 mg a 400 mg hlásili zlepšenie chuti do jedla oproti východiskovému stavu po 12 týždňoch so zvýšením skóre FAACT-ACS o 4,12 a 4,5077. Medzi skupinou s 200 mg a skupinou s placebom nebol žiadny významný rozdiel v skóre FAACT-ACS.
Vzhľadom na vopred špecifikované požiadavky na čas nosenia a problémy so zariadením poskytlo 59 a 68 pacientov údaje o zmenách fyzickej aktivity a koncových ukazovateľov chôdze v porovnaní s východiskovým stavom. Spomedzi týchto pacientov, v porovnaní so skupinou s placebom, pacienti v skupine so 400 mg mali zvýšenie celkovej aktivity po 12 týždňoch so zvýšením o 72 minút nesedavej fyzickej aktivity denne. Okrem toho skupina so 400 mg mala v 12. týždni aj zvýšenie indexu bedrového kostrového svalstva.
Výskyt nežiaducich účinkov bol 70 % v skupine s ponsegromabom v porovnaní s 80 % v skupine s placebom a vyskytol sa u 90 % pacientov, ktorí súčasne dostávali systémovú protinádorovú liečbu. Výskyt nevoľnosti a vracania bol v skupine s ponsegromabom nižší.
Čas uverejnenia: 5. októbra 2024